Borelioza
Borelioza z Lyme jest wieloukładową chorobą odzwierzęcą z cechami autoimmunizacji, wywoływaną przez krętki z rodzaju Borrelia.
Nazwa choroby pochodzi od miejscowości w Stanach Zjednoczonych New Lyme i Old Lyme w stanie Connecticut, gdzie w 1977 roku opisano jej pierwsze przypadki, czyli serię zapaleń stawów wśród młodzieży z ukąszeniami przez kleszcze.
Krętki boreliozy wyizolował laboratoryjnie Mlli Burgdorfer w 1982 roku
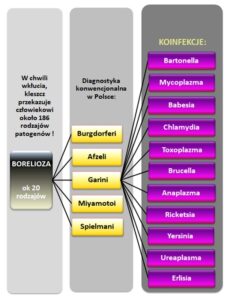
Borelioza może być wywoływana przez około 20 różnych gatunków krętków Borrelia, które mogą prowadzić do różnych objawów i powikłań. Najpopularniejsze, to:
* Borrelia burgdorferi: często powoduje stany zapalne w stawach
* Borrelia garinii: często związana z neuroboreliozą w Europie.
* Borrelia afzelii: często powoduje objawy skórne, takie jak przewlekłe zanikowe zapalenie skóry (acrodermatitis chronica atrophicans).
* Borrelia spielmanii: wiązana z problemami kardiologicznymi.
Najnowsze nurty mówią, że nawet 90% ludności nosi bakterie boreliozy. Badania jednak dzielą ludzi na tych, co nie są zakażeni i tych, co chorują.
Warto tu jeszcze raz podkreślić, że mimo powszechnego nosicielstwa nie wszyscy chorują i nie mówimy tu o tylko mocnym układzie immunologicznym, gdyż często choroba odzywa się dopiero po wstrząsach psychicznych / emocjonalnych.
Objawy Boreliozy
Borelioza może powodować szeroki zakres objawów i powikłań, które mogą dotyczyć różnych układów i partii ciała:
Wczesna Borelioza, to najczęściej:
* rumień wędrujący (erythema migrans) – czerwone plamy na skórze, często w miejscu ukąszenia przez kleszcza, ale nie zawsze. Uwaga! Zaledwie 30-40% ludzi ma widoczny rumień po zakażeniu jadem kleszcza!
* objawy grypopodobne: gorączka, bóle mięśni, zmęczenie, bóle głowy.
Przewlekła Borelioza może wywoływać:
* zapalenie stawów: najczęściej dotyczy dużych stawów, takich jak kolana, nadgarstki, barki, kręgosłup
* Przewlekłe zmiany skórne: acrodermatitis chronica atrophicans (przewlekłe zanikowe zapalenie skóry),
* neurologiczne: przewlekłe zapalenie mózgu i rdzenia kręgowego, neuropatie obwodowe, zapalenie opon mózgowych, porażenie nerwów czaszkowych (np. porażenie nerwu twarzowego), bóle korzeniowe, lęki.
* kardiologiczne: przewlekłe zapalenie mięśnia sercowego, bloki serca, zapalenie mięśnia sercowego.
Borelioza może imitować wiele chorób, stąd nieraz błędne diagnozy takich schorzeń, jak:
> stwardnienie rozsiane (SM)
> stwardnienie zanikowe boczne
> padaczka
> depresja
> Nerwica
> reumatoidalne zapalenie stawów
> choroby z autoagresji
> choroba Alzheimera
> fibromialgia
> autyzm
> zespół przewlekłego zmęczenia
> i wiele innych
Objawy boreliozy mogą być różnorodne i niespecyficzne, co utrudnia diagnozę. Są zróżnicowane i indywidualnie u każdego chorego, okresowo lub rzadziej stałe, często zależne od pory roku, czasem od pory dnia.
Charakter bólu: pieczenie, palenie, kłucia, szarpanie, ciągnięcie, często jest to tzw. „ból wędrujący”
Najczęstsze objawy wg lokalizacji, to:
> Głowa: potylica, uczucie obręczy na głowie, bóle zębów, oczu (pieczenie, kłucie, wypieranie, bóle oczodołów), bóle uszu, uczucie bólu zatok, bóle gardła, drapanie,
> Kark: bolesność, sztywność, strzelanie, ograniczenie ruchomości
> Plecy:: w okolicy łopatek, kręgosłupa piersiowego często z promieniowaniem do brzucha
> Kręgosłup: dolegliwości przypominają zespoły korzeniowe, ale często bez typowych objawów w badaniu fizykalnym i przy prawidłowych badaniach obrazowych
> Ręce: barki są „często zablokowane”, łokcie, dłonie – dość często z obrzękiem stawów międzypaliczkowych, w badaniach obrazowych cechy zmian zapalnych stawów i tkanki łącznej
> Ból w klatce piersiowej –gniecenie, uczucie braku powietrza
> Brzuch – gwałtowne, bardzo mocne – imitują ostry brzuch, częściej biegunki na przemian z zaparciami, czasem wzdęcia
> Dodatkowo: halucynacje, drętwienia, porażenia nerwów, bóle i zawroty głowy, problemy z pamięcią, koncentracją uwagi, napady padaczkowe, agresja, utrata czucia, zaburzenia orientacji, problemy z wymową, zapominanie słów, otumanienie, stany depresyjne, zmienność emocjonalna, nadwrażliwość na światło, dźwięki, zapachy, nerwobóle, trzeszczenie szyi, bóle jąder, zmiany masy ciała, utrata libido lub sprawności seksualnej, nasilona choroba lokomocyjna, itp..
Jak widać w powyższym zestawieniu, niemalże u wszystkich ludzi znajdziemy objawy boreliozy, ale nie wszyscy na nią chorują !!!
Sposoby Leczenia
Antybiotykoterapia
Leczenie boreliozy opiera się na antybiotykoterapii, której wybór zależy od stadium choroby i objawów:
* Wczesna borelioza: doustne antybiotyki, takie jak doksycyklina, amoksycylina, cefuroksym przez 10-21 dni.
* Neuroborelioza: dożylne antybiotyki, takie jak ceftriakson lub penicylina G przez 14-28 dni.
* Późna borelioza: dłuższe kursy antybiotyków doustnych lub dożylnych, zależnie od nasilenia objawów i odpowiedzi na leczenie.
Leczenie objawowe
Leki przeciwbólowe i przeciwzapalne, fizjoterapia, leczenie wspomagające dla objawów neurologicznych i kardiologicznych.
Protokół ziołowy leczenia Boreliozy
Istnieje kilka protokołów ziołowych opracowanych przez doświadczonych zielarzy. Najbardziej popularny, to protokół Buhnera oparty na 3 ziołach podstatwowych, takich jak Andrographis, Vilcacora, Ptasi rdest, które mają właściwości przeciwbakteryjne i przeciwzapalne. Warto również dodać Resveratrol- przeciwutleniacz, który pomaga w redukcji stanów zapalnych.
Ze względu na specyfikę bakterii oraz liczne koinfekcje towarzyszące boreliozie, terapię ziołową należy zmieniać co około 2 miesiące oraz dopasowywać indywidualnie do każdej osoby i jej objawów choroby.
Czas ziołowej terapii antyboreliozowej powinien trwać co najmniej 1,5 roku.
Zapobieganie
Zapobieganie boreliozie obejmuje:
> Unikanie ukąszeń kleszczy poprzez noszenie odpowiedniego ubioru w obszarach zalesionych.
> Stosowanie środków odstraszających kleszcze.
> Regularne sprawdzanie ciała i usuwanie kleszczy.
> Spożywanie gorzkich ziół / suplementów w celu zmiany „smaku i zapachu” organizmu, którego kleszcze nie będą lubić
Podsumowanie
Borelioza to złożona choroba wymagająca dokładnej diagnostyki i zróżnicowanego podejścia terapeutycznego. Skuteczne leczenie obejmuje zarówno konwencjonalne metody antybiotykoterapii, jak i wsparcie terapii ziołowej. Wczesne rozpoznanie i właściwe leczenie są kluczowe dla zapobiegania powikłaniom i poprawy jakości życia osoby zakażonej.
Źródła:
> Centers for Disease Control and Prevention (CDC) – Lyme Disease
> Mayo Clinic – Lyme Disease
> Johns Hopkins Medicine – Lyme Disease
> National Institute of Allergy and Infectious Diseases – Lyme Disease
Mykoplazma
Mykoplazmy (Mycoplasma) to najmniejsze wolno żyjące prokarioty zdolne do samoreplikacji. Ze względu na brak zewnętrznej ściany komórkowej, są one wyjątkowo elastyczne i trudne do zwalczania. Szacuje się, że aż 90% osób z boreliozą ma również zakażenie mykoplazmą.
Rodzaje Mykoplazm:
Wyróżnia się ponad 200 gatunków mykoplazm, z czego ponad 20 jest patogennych dla ludzi. Najczęściej spotykane gatunki to:
* Mycoplasma pneumoniae: powoduje atypowe zapalenie płuc i infekcje dróg oddechowych.
Objawy: przewlekły suchy kaszel, gorączka, ból głowy, zmęczenie.
* Mycoplasma genitalium: powoduje infekcje układu moczowo-płciowego.
Objawy: zapalenie cewki moczowej, ból podczas oddawania moczu, niepłodność.
* Mycoplasma hominis: powoduje bakteryjne zapalenie pochwy oraz infekcje dróg moczowych.
Objawy: ból w dolnej części brzucha, dyskomfort podczas oddawania moczu.
* Mycoplasma fermentans: związana z różnymi przewlekłymi schorzeniami, w tym zespołem przewlekłego zmęczenia i fibromialgią.
Objawy: zmęczenie, bóle mięśniowe, problemy neurologiczne.
Mechanizmy Patogenne
Mykoplazmy mogą przebywać zarówno w mikrośrodowiskach zewnątrzkomórkowych, jak i wewnątrzkomórkowych, co pozwala im unikać rozpoznania przez układ odpornościowy gospodarza. Mogą one działać jako supresory lub aktywatory komórek odpornościowych, manipulując odpowiedzią immunologiczną. Dzięki szybkim zmianom antygenów powierzchniowych (mimikra antygenowa), mykoplazmy mogą wywoływać przewlekłe infekcje, których trudno się pozbyć.
Objawy Zakażenia
Objawy zakażenia mykoplazmą mogą być różnorodne i zależne od miejsca bytowania oraz rodzaju mykoplazmy. Mogą obejmować:
- Układ oddechowy: przewlekły suchy kaszel, atypowe zapalenie płuc, astma.
- Układ moczowo-płciowy: zapalenie cewki moczowej, zapalenie gruczołu krokowego, zapalenie pochwy, niepłodność.
- Układ nerwowy: bóle i zawroty głowy, fibromialgia, zespół przewlekłego zmęczenia, neuropatie czaszkowe i obwodowe.
- Skóra i tkanki miękkie: wysypki, zapalenie skóry, zmiany koloru włosów.
- Układ krążenia: bóle / kłucia w klatce piersiowej, zapalenie serca, niewydolność serca.
- Układ trawienny: zapalenie wątroby, trzustki, przewlekłe zapalenie żołądka i jelit.
- Inne: bóle mięśniowe, reumatoidalne zapalenie stawów, zapalenie mózgu, udar mózgu.
Zalecenia Lecznicze
Aby skutecznie zwalczać mykoplazmy, zaleca się:
- Usunięcie metali ciężkich: blokują układ odpornościowy.
- Dieta zasadowa i niskowęglowodanowa: unikanie cukrów prostych i rafinowanych, drożdży i pleśni.
- Leczenie farmakologiczne: stosowanie odpowiednich antybiotyków, choć ze względu na zdolność mykoplazm do tworzenia biofilmów, może powstawać oporność na leczenie.
- Leczenie protokołami ziołowymi
Podsumowanie
Mykoplazmy są skomplikowanymi patogenami, które mogą wywoływać szeroki zakres objawów i schorzeń. Dzięki swojej zdolności do unikania rozpoznania przez układ odpornościowy i tworzenia biofilmów, stanowią one ogromne wyzwanie dla medycyny. Skuteczne zarządzanie zakażeniem mykoplazmami wymaga zintegrowanego podejścia, obejmującego zarówno zmiany stylu życia, jak i odpowiednie leczenie farmakologiczne i ziołowe.
Źródła
- Wikipedia – Mycoplasma
- Healthline – Mycoplasma Infections
- CDC – Mycoplasma pneumoniae Infections
Bartonella
Bartonella henselae, bakteria odkryta w 1992 roku, została uznana za patogen wywołujący chorobę kociego pazura w 1997 roku. Inny szczep tej bakterii, Bartonella quintana, jest odpowiedzialny za gorączkę okopową. W obrębie rodzaju Bartonella zidentyfikowano około 30 różnych szczepów, które mogą zakażać ludzi poprzez ukąszenia, zadrapania przez zwierzęta lub ukąszenia owadów, takich jak muchy i komary. Infekcje Bartonellą są szeroko rozpowszechnione ze względu na jej niezwykle inteligentny sposób ukrywania się przed układem odpornościowym człowieka oraz na odporność na większość stosowanych antybiotyków.
Epidemiologia i trudności diagnostyczne
Badania epidemiologiczne wskazują, że w Niemczech około 30% zdrowych osób może być nosicielami Bartonella henselae, a w Grecji odsetek ten wynosi około 20%. Rzeczywista liczba zakażeń może być wyższa, ponieważ bakteria jest trudna do hodowli w warunkach laboratoryjnych, co utrudnia diagnostykę.
Patogeneza i mechanizmy obronny
Bartonella jest bakterią gram-ujemną, bytującą wewnątrz komórek. Posiada podwójną ścianę komórkową oraz przestrzeń peryplazmatyczną, co utrudnia penetrację antybiotyków. Ponadto, enzymy beta-laktamazy i pompy effluxowe unieszkodliwiają antybiotyki, czyniąc bakterie odpornymi na leczenie. Bakteria namnaża się co 21 godzin, stymulując wzrost komórek śródbłonka, co umożliwia jej przetrwanie w organizmie gospodarza.
Jednym z kluczowych mechanizmów obronnych jest białko BadA, które maskuje bakterię przed układem odpornościowym. Bartonella henselae może infekować czerwone krwinki, co dodatkowo komplikuje jej eliminację.
Objawy zakażenia
Infekcja Bartonellą może prowadzić do szerokiego zakresu objawów, które mogą być mylone z innymi chorobami. Do najczęstszych objawów należą:
- Pieczenia niewiadomego pochodzenia: na całym ciele lub w określonych miejscach, np. na stopach, łydkach.
- Chłoniaki węzłów chłonnych: zapalenie i powiększenie węzłów chłonnych, szczególnie w miejscu ukąszenia lub zadrapania.
- Gorączka nieznanego pochodzenia: utrzymująca się gorączka bez oczywistej przyczyny.
- Zmęczenie i bóle mięśni: przewlekłe zmęczenie oraz bóle mięśni i stawów.
- Zapalenie wsierdzia: powodowane przez Bartonella quintana, prowadzące do zapalenia wnętrza serca.
- Objawy neurologiczne: encefalopatia, bóle głowy, ataksja, utrata pamięci, parestezje, objawy psychiatryczne (depresja, lęk, mgła umysłowa, trudności z koncentracją).
- Problemy skórne: wysypki, rumień guzowaty, zmiany skórne, które mogą utrzymywać się przez długi czas.
- Objawy okulistyczne: zaczerwienienie oczu, zapalenie spojówek, zapalenie nerwu wzrokowego, męty ciałka szklistego, krwotoki z siatkówki, utrata wzroku.
- Objawy laryngologiczne: zaburzenia błędnika, piski w uszach.
- Problemy z układem moczowo-płciowym: trudności w opróżnianiu pęcherza, zapalenia kłębuszków nerkowych.
Mechanizmy przenikania i patogeneza
Po dostaniu się do organizmu, Bartonella najpierw infekuje erytrocyty, śledzionę, wątrobę i szpik kostny. Śledziona i wątroba mogą ulec zapaleniu, a objawy infekcji pojawiają się zwykle od 12 do 62 dni po zakażeniu, przypominając grypę. Bartonella wykorzystuje komórki CD34+ do rozprzestrzeniania się w organizmie, ukrywając się przed układem immunologicznym gospodarza.
Bakteria ta jest zdolna do stymulowania angiogenezy poprzez wykorzystanie białka BadA oraz FhaB do przylegania do komórek śródbłonka. Dzięki systemowi T4SS (type IV secretion systems), Bartonella wymienia DNA z innymi bakteriami gram-ujemnymi, co umożliwia jej nabywanie oporności na różne antybiotyki.
Diagnostyka
Diagnostyka Bartonella opiera się głównie na testach serologicznych, takich jak test IFA (indirect fluorescence assay). Jednak testy te mogą dawać fałszywie dodatnie wyniki z powodu reakcji krzyżowych z innymi patogenami, takimi jak wirusy EBV, CMV, coxiella burnetii, toxoplasma gondii oraz bakterie chlamydia spp. i streptococcus pyogenes.
Terapia farmakologiczna
Leczenie infekcji Bartonellą obejmuje stosowanie antybiotyków, jednak skuteczność terapii może być ograniczona ze względu na zdolność bakterii do przetrwania w trudnych warunkach oraz oporność na wiele leków. Najczęściej stosowane antybiotyki to:
- Doksycyklina: efektywnie zwalcza bakterie Bartonella. Skutki uboczne: nudności, wrażliwość na światło, biegunka.
- Rifampina: przerywa procesy replikacji bakterii. Skutki uboczne: zaburzenia żołądkowe, hepatotoksyczność.
- Ciprofloksacyna: niszczy bakterie poprzez inhibicję enzymów potrzebnych do replikacji DNA. Skutki uboczne: problemy żołądkowo-jelitowe, reakcje alergiczne.
- Gentamycyna: skuteczna w leczeniu ciężkich infekcji Bartonella. Skutki uboczne: ototoksyczność, nefrotoksyczność.
Naturalne metody leczenia
Naturalne metody leczenia Bartonellą mogą wspierać terapię farmakologiczną oraz łagodzić objawy:
- Zioła Przeciwbakteryjne: cała lista ziół z protokołu Buchnera dobierana indywidualnie do zgłaszanych objawów, jak np. Koci pazur (Uncaria tomentosa) – ma właściwości immunostymulujące i przeciwzapalne, Czystek kreteński – wspomaga walkę z infekcjami bakteryjnymi.
- Suplementy Diety: probiotyki wspomagają zdrową florę jelitową i układ odpornościowy. Witamina D i B12 wspierają funkcje układu odpornościowego.
- Dieta: bogata w przeciwutleniacze – jagody, zielone warzywa, orzechy, nasiona pomagają w walce z wolnymi rodnikami. Unikanie cukrów i przetworzonych produktów zmniejsza stan zapalny i wspiera zdrowie ogólne.
- Ćwiczenia Fizyczne: regularna aktywność poprawia krążenie i wspomaga układ odpornościowy.
Cytaty z badań medycznych
Badania nad Bartonella henselae i Bartonella quintana wskazują na złożoność i trudność w leczeniu tych infekcji. „Bartonella henselae wykorzystuje różne mechanizmy, takie jak białko BadA, które pozwala jej unikać układu immunologicznego gospodarza”. Inne badania podkreślają, że „Bartonella quintana jest zdolna do wywoływania poważnych infekcji, takich jak zapalenie wsierdzia i zapalenie ośrodkowego układu nerwowego”.
Zakończenie
Bartonella jest złożoną bakterią, która może powodować szerokie spektrum objawów, często mylonych z innymi chorobami. Skuteczne leczenie wymaga zarówno farmakologicznego podejścia z użyciem odpowiednich antybiotyków, jak i wspierania organizmu naturalnymi metodami.
Chlamydia
Chlamydia to rodzaj bakterii, które mogą powodować różnorodne infekcje u ludzi. Najbardziej znane gatunki to Chlamydia trachomatis, Chlamydia pneumoniae i Chlamydia psittaci. Każdy z tych gatunków wywołuje inne choroby i ma różne drogi transmisji oraz objawy.
Rodzaje Chlamydii
Chlamydia trachomatis
Charakterystyka: Jest głównym czynnikiem wywołującym choroby przenoszone drogą płciową. Może prowadzić do zapalenia cewki moczowej, szyjki macicy, a także choroby zapalnej miednicy u kobiet oraz zapalenia najądrzy u mężczyzn.
Objawy: Mogą obejmować pieczenie podczas oddawania moczu, wydzielinę z cewki moczowej lub pochwy, ból w dolnej części brzucha, ból podczas stosunku, a czasem także bezpłodność.
Chlamydia pneumoniae
Charakterystyka: Zakażenie tym gatunkiem odbywa się drogą kropelkową. Ponad 50% osób dorosłych powyżej 20 roku życia jest zakażonych tą bakterią.
Objawy: Atypowe zapalenie płuc, uporczywy kaszel, ból głowy, szumy w uszach, gorączka, przewlekłe zapalenie oskrzeli, zapalenie zatok, a także możliwe powikłania neurologiczne jak zapalenie opon mózgowo-rdzeniowych i mózgu. Bakteria ta może również przyśpieszać progresję miażdżycy i mieć związek z reaktywnym zapaleniem stawów.
Chlamydia psittaci
Charakterystyka: Ta bakteria jest przenoszona przez ptaki i może powodować chorobę znaną jako psittakoza lub papuzica.
Objawy: Gorączka, dreszcze, ból głowy, bóle mięśni, suchy kaszel, a w ciężkich przypadkach może prowadzić do zapalenia płuc.
Cykl rozwojowy chlamydii
Cykl rozwojowy chlamydii obejmuje dwie formy:
- Ciałko podstawowe: jest formą zakaźną, odporną na czynniki środowiskowe. Po przylgnięciu do powierzchni komórki nabłonkowej wnika do wnętrza komórki, gdzie przekształca się w ciałko siateczkowate.
- Ciałko siateczkowate: ma intensywną zdolność do podziału i mniejszą odporność na czynniki środowiskowe oraz antybiotyki. W wyniku podziału ciałko siateczkowate może stworzyć nawet do 1000 nowych bakterii.
Leczenie
Leczenie zakażeń wywołanych przez chlamydię opiera się głównie na antybiotykoterapii. W przypadku Chlamydia pneumoniae, antybiotyki są stosowane, ale ze względu na zdolność bakterii do tworzenia form przetrwalnikowych, mogących przetrwać przez wiele lat, często stosuje się także naturalne metody wspomagające leczenie po zakończeniu antybiotykoterapii. Leczenie jest długotrwałe i może trwać nawet do 8 miesięcy.
Naturalne metody leczenia
- Suplementy: traganek, brodziuszka, palma sabałowa, berberyna.
- Czosnek: Codzienne spożywanie w surowej postaci lub w formie kapsułek i tabletek.
- Zioła: szałwia i jeżówka – stosowane jako napary.
- Przyprawy korzenne: kurkuma – dodawana do potraw lub jako dodatek do ciepłego mleka.
Podsumowanie
Chlamydia jest złożonym patogenem wywołującym różnorodne infekcje. Rozpoznanie i leczenie infekcji wymaga zintegrowanego podejścia, obejmującego zarówno antybiotykoterapię, jak i naturalne metody wspomagające. Długotrwałe leczenie i wsparcie suplementacyjne mogą być kluczowe w skutecznym zarządzaniu infekcją chlamydiową.
Źródła
- CDC – Chlamydia
- NHS – Chlamydia
- PubMed – Chlamydia pneumoniae
- WebMD – Chlamydia Infections
- Healthline – Chlamydia
- ScienceDirect – Chlamydia Lifecycle
- Mayo Clinic – Chlamydia Treatment
- National Center for Biotechnology Information – Chlamydia Pneumoniae
Babesia
Babesioza jest chorobą zakaźną wywołaną przez pierwotniaki z rodzaju Babesia, które infekują i niszczą czerwone krwinki. Najczęstszym wektorem przenoszącym tę chorobę są kleszcze z rodzaju Ixodes. Choroba ta występuje głównie w Ameryce Północnej i Europie.
Rodzaje Babesia
Babesia microti
Charakterystyka: najczęściej spotykana na wschodnim wybrzeżu USA i w Europie.
Objawy: gorączka, dreszcze, bóle mięśniowe, zmęczenie, anemia hemolityczna, nadmierne poty
Babesia duncani
Charakterystyka: znana z występowania na zachodnim wybrzeżu USA.
Objawy: podobne do B. microti, ale mogą być cięższe, szczególnie u osób z osłabionym układem odpornościowym.
Babesia divergens
Charakterystyka: Przeważnie występuje w Europie, często związana z poważnymi przypadkami u osób z usuniętą śledzioną.
Objawy: Ciężka anemia hemolityczna, gorączka, dreszcze.
Babesia venatorum (dawniej znana jako Babesia EU1)
Charakterystyka: Znaleziona w Europie i Azji.
Objawy: Gorączka, dreszcze, zmęczenie, bóle mięśniowe.
Babesia MO-1
Charakterystyka: Rzadsza, występuje w USA.
Objawy: Podobne do innych gatunków Babesia, ale mniej znana i trudniejsza do zdiagnozowania.
Charakterystyczne Objawy
Objawy babesiozy mogą być różnorodne, od łagodnych do ciężkich i zależą od gatunku Babesia oraz stanu zdrowia pacjenta. Najczęstsze objawy to:
- gorączka
- dreszcze
- nadmierne poty
- bóle mięśniowe i stawowe
- zmęczenie
- anemia hemolityczna (niszczenie czerwonych krwinek)
- powiększenie śledziony (splenomegalia)
- żółtaczka
U osób z osłabionym układem odpornościowym, takich jak pacjenci z HIV/AIDS, osoby starsze lub pacjenci po splenektomii, choroba może prowadzić do ciężkich powikłań, takich jak niewydolność nerek, niewydolność oddechowa, czy zaburzenia krzepnięcia krwi.
Sposoby Leczenia
Leczenie medyczne
Leczenie babesiozy opiera się głównie na stosowaniu leków przeciwpierwotniakowych i antybiotyków:
- Atovaquone + Azithromycin – standardowa terapia dla większości pacjentów.
Dawkowanie: Atovaquone 750 mg doustnie co 12 godzin + azithromycin 500-1000 mg pierwszego dnia, potem 250-1000 mg dziennie przez 7-10 dni. - Quinine + Clindamycin: alternatywna terapia, szczególnie dla cięższych przypadków.
Dawkowanie: Quinine 650 mg doustnie co 8 godzin + clindamycin 600 mg co 8 godzin przez 7-10 dni.
W ciężkich przypadkach z wysokim poziomem parazytemii (>10%) może być konieczna transfuzja wymienna krwi.
Leczenie alternatywne
Niektóre metody alternatywne mogą wspierać leczenie babesiozy:
- Zioła i Suplementy:
- Artemisia annua (bylica roczna): ma właściwości przeciwmalaryczne i może wspomagać leczenie babesiozy.
- Czarnuszka (Nigella sativa): wzmacnia układ odpornościowy.
- Probiotyki: wspierają zdrowie jelit i układ odpornościowy.
- Ekstrakt z liści oliwki europejskiej: ma działanie przeciwinfekcyjne.
Podsumowanie
Babesioza jest poważną chorobą, szczególnie groźną dla osób z osłabionym układem odpornościowym. Wczesne rozpoznanie i właściwe leczenie są kluczowe dla skutecznego zarządzania tą chorobą. Połączenie terapii konwencjonalnych z odpowiednimi suplementami może wspomagać powrót do zdrowia.
Źródła
- Centers for Disease Control and Prevention (CDC) – Babesiosis
- Infectious Diseases Society of America (IDSA) – Guideline on Diagnosis and Management of Babesiosis
- Cleveland Clinic – Babesiosis
- Merck Manual – Babesiosis
Yersinia
Yersinia to rodzaj bakterii Gram-ujemnych, które mogą powodować różne choroby zakaźne u ludzi. Najbardziej znane gatunki to Yersinia enterocolitica, Yersinia pseudotuberculosis oraz Yersinia pestis, odpowiedzialna za dżumę. Infekcje wywołane przez Yersinia są znane jako yersiniozy.
Rodzaje Yersinii
Yersinia enterocolitica
Charakterystyka: jest to najczęstsza przyczyna yersiniozy, która jest infekcją przewodu pokarmowego. Yersinia enterocolitica jest powszechnie spotykana w wieprzowinie oraz innych produktach spożywczych.
Objawy: objawy zakażenia mogą obejmować gorączkę, ból brzucha (często po prawej stronie, co może być mylone z zapaleniem wyrostka robaczkowego), biegunkę (często krwawą), wymioty, bóle stawów oraz zapalenie węzłów chłonnych.
Yersinia pseudotuberculosis
Charakterystyka: bakteria ta powoduje chorobę przypominającą gruźlicę, choć rzadziej występuje u ludzi. Częściej zakaża gryzonie, ptaki oraz inne zwierzęta.
Objawy: podobne do zakażenia Y. enterocolitica, obejmują gorączkę, bóle brzucha, biegunki oraz powiększenie węzłów chłonnych. Może również prowadzić do zapalenia wyrostka robaczkowego oraz reaktywnego zapalenia stawów.
Yersinia pestis
Charakterystyka: jest to najbardziej znana bakteria z rodzaju Yersinia, odpowiedzialna za wywoływanie dżumy, jednej z najbardziej śmiertelnych chorób w historii ludzkości.
Objawy: dżuma może występować w trzech formach: dżuma dymienicza (powiększone, bolesne węzły chłonne), dżuma płucna (zapalenie płuc, kaszel, duszność) oraz dżuma septyczna (objawy ogólnoustrojowe, jak gorączka, dreszcze, osłabienie). Wszystkie formy są potencjalnie śmiertelne, jeśli nie są odpowiednio leczone.
Mechanizmy patogenne
Bakterie Yersinia to fakultatywne beztlenowce, zdolne do przetrwania w różnych warunkach środowiskowych. Przenoszone są głównie przez spożycie zanieczyszczonej żywności lub wody oraz przez kontakt ze zwierzętami. Bakterie te potrafią unikać odpowiedzi immunologicznej gospodarza dzięki mimikrze antygenowej oraz zdolności do przeżywania wewnątrzkomórkowego.
Objawy zakażenia
Objawy zakażenia Yersinia są zróżnicowane i zależą od gatunku bakterii oraz miejsca infekcji. Mogą obejmować:
- Układ pokarmowy: biegunka (często krwawa), ból brzucha, nudności, wymioty.
- Układ limfatyczny: powiększenie i bolesność węzłów chłonnych.
- Układ oddechowy: kaszel, duszność, zapalenie płuc (w przypadku Y. pestis).
- Układ krążenia: gorączka, dreszcze, bóle stawów (reaktywne zapalenie stawów).
Zalecenia lecznicze
Większość infekcji Yersinia jest samoograniczająca się i nie wymaga leczenia antybiotykami, jednak w cięższych przypadkach mogą być one konieczne. Najczęściej stosowane antybiotyki to aminoglikozydy, cefalosporyny trzeciej generacji, fluorochinolony, tetracykliny i trimetoprim-sulfametoksazol. Zaleca się przedłużenie kuracji antybiotykami ziołowymi.
Źródła
- CDC – Yersinia Infection
- Britannica – Yersinia
- Healthline – Yersinia Infections
- Wikipedia – Yersinia
Tularemia
Tularemia, znana także jako choroba zajęcza lub gorączka królicza, jest rzadką, lecz poważną chorobą bakteryjną wywołaną przez Francisella tularensis. Bakteria ta jest wysoce zakaźna i może być przenoszona na ludzi przez kontakt ze skażonymi zwierzętami, ukąszenia owadów, spożycie skażonej wody lub inhalację zakażonych aerozoli. Tularemia jest klasyfikowana jako potencjalna broń biologiczna ze względu na jej wysoką zakaźność i poważne skutki zdrowotne.
Epidemiologia
Francisella tularensis jest bakterią występującą głównie na półkuli północnej, obejmującą regiony Ameryki Północnej, Europy i Azji. W Stanach Zjednoczonych przypadki tularemii są najczęściej zgłaszane w środkowej części kraju, a także w niektórych regionach północno-wschodnich. W Europie zakażenia są raportowane głównie w Skandynawii, Francji, Hiszpanii i Turcji.
Patogeneza i transmisja
Tularemia jest zoonozą, co oznacza, że przenoszona jest ze zwierząt na ludzi. Głównymi rezerwuarami bakterii są małe ssaki, takie jak zające, króliki, myszy i szczury. Istnieje kilka dróg transmisji:
- Kontakt bezpośredni: kontakt z krwią, tkankami lub płynami ustrojowymi zakażonych zwierząt.
- Ukąszenia owadów: kleszcze, muchy końskie i komary mogą przenosić bakterie na ludzi poprzez ukąszenia.
- Inhalacja: wdychanie aerozoli zawierających bakterie, co może się zdarzyć podczas pracy z zakażonymi zwierzętami lub w laboratoriach.
- Spożycie: spożycie skażonej wody lub żywności.
Obraz kliniczny
Tularemia może manifestować się w kilku formach klinicznych, zależnie od drogi zakażenia:
- Ulceroglandularna: najczęstsza forma, charakteryzująca się wystąpieniem owrzodzenia skóry w miejscu inokulacji i bolesnym powiększeniem węzłów chłonnych.
- Glandularna: powiększenie węzłów chłonnych bez obecności owrzodzenia.
- Orofaryngealna: wynik spożycia skażonej żywności lub wody, objawiająca się zapaleniem gardła, migdałków, węzłów chłonnych oraz owrzodzeniami w jamie ustnej.
- Oczna (okuloglandularna): wynik bezpośredniego kontaktu bakterii z okiem, prowadzący do zapalenia spojówek i powiększenia węzłów chłonnych przedusznych.
- Płucna: najcięższa forma, spowodowana inhalacją bakterii, prowadząca do zapalenia płuc, gorączki, kaszlu i bólu w klatce piersiowej.
- Tyfusowa (septyczna): najrzadsza, ale najpoważniejsza forma, charakteryzująca się wysoką gorączką, splenomegalią, hepatomegalią i posocznicą.
Diagnostyka
Diagnostyka tularemii opiera się na anamnezie, objawach klinicznych i badaniach laboratoryjnych. Ważnym elementem diagnostyki jest wywiad epidemiologiczny, uwzględniający kontakt z potencjalnymi źródłami zakażenia. W badaniach laboratoryjnych kluczową rolę odgrywa:
- Mikrobiologia: Hodowla Francisella tularensis z próbek krwi, tkanek lub płynów ustrojowych.
- Serologia: Wykrywanie przeciwciał przeciwko F. tularensis za pomocą testów aglutynacji, ELISA lub mikroskopii immunofluorescencyjnej.
- PCR: Amplifikacja DNA bakterii w próbkach klinicznych, co umożliwia szybką i specyficzną identyfikację patogenu.
Leczenie
Tularemia jest chorobą potencjalnie śmiertelną, ale odpowiednie leczenie antybiotykami znacząco poprawia rokowania. Najczęściej stosowane antybiotyki to:
- Streptomycyna: Antybiotyk z grupy aminoglikozydów, uważany za lek pierwszego wyboru w leczeniu tularemii.
- Gentamycyna: Alternatywa dla streptomycyny, również z grupy aminoglikozydów.
- Doksycyklina i cyprofloksacyna: Mogą być stosowane jako alternatywa w przypadku nietolerancji aminoglikozydów lub w leczeniu łagodniejszych postaci choroby.
Leczenie zazwyczaj trwa od 10 do 21 dni, w zależności od nasilenia objawów i formy klinicznej tularemii.
Zapobieganie
Zapobieganie tularemii opiera się na kilku strategiach, mających na celu minimalizowanie ryzyka zakażenia:
- Unikanie kontaktu z dzikimi zwierzętami: szczególnie podczas polowania, pracy w ogrodzie czy kempingu.
- Stosowanie środków odstraszających owady: zwłaszcza w rejonach endemicznych, aby zapobiec ukąszeniom kleszczy, komarów i much końskich.
- Prawidłowe przygotowanie żywności: gotowanie mięsa i unikanie spożywania nieprzegotowanej wody z nieznanych źródeł.
- Środki ochrony osobistej: stosowanie rękawiczek i masek ochronnych podczas pracy z potencjalnie zakażonymi zwierzętami lub materiałami biologicznymi.
Podsumowanie
Tularemia jest poważną chorobą bakteryjną, która może prowadzić do ciężkich powikłań, a nawet śmierci, jeśli nie zostanie odpowiednio leczona. Właściwa diagnostyka, wczesne rozpoczęcie leczenia antybiotykami oraz działania profilaktyczne są kluczowe dla kontrolowania rozprzestrzeniania się choroby i minimalizowania jej skutków zdrowotnych.
Ureaplazma
Ureaplasma to rodzaj bardzo małych bakterii należących do rodziny Mycoplasmataceae. Są to drobnoustroje bez ściany komórkowej, co sprawia, że nie reagują na wiele antybiotyków działających na tę strukturę (np. penicyliny, cefalosporyny).
Charakterystyka:
- Występuje głównie w drogach moczowo-płciowych człowieka.
- Najczęściej spotykane gatunki to: Ureaplasma urealyticum i Ureaplasma parvum.
- Może być przenoszona drogą płciową, a także z matki na dziecko podczas porodu.
Możliwe objawy i choroby związane z zakażeniem
- zapalenie cewki moczowej (u mężczyzn i kobiet),
- nawracające infekcje dróg moczowych,
- zapalenie błony śluzowej macicy i szyjki macicy,
- powikłania w ciąży (poronienia, przedwczesny poród, zakażenie noworodka),
- u mężczyzn: zapalenie najądrzy, prostaty, spadek jakości nasienia.
Diagnostyka
- wykonuje się badania PCR lub posiew w kierunku Ureaplasma.
Leczenie
- antybiotyki działające na bakterie bez ściany komórkowej, np. makrolidy (azytromycyna, klarytromycyna), tetracykliny (doksycyklina), fluorochinolony.
- często konieczne jest leczenie obojga partnerów.
Różnice między bakteriami Mycoplasma i Ureaplasma oraz ich objawy chorobowe
Różnice biologiczne i strukturalne
- Rodzaj bakterii:
- Mycoplasma: Należy do klasy Mollicutes, rodziny Mycoplasmataceae.
- Ureaplasma: Należy do klasy Mollicutes, rodziny Mycoplasmataceae, ale do innego rodzaju niż Mycoplasma.
- Ściana komórkowa:
- Mycoplasma: Brak ściany komórkowej, co czyni ją odporną na antybiotyki beta-laktamowe, takie jak penicyliny.
- Ureaplasma: Również brak ściany komórkowej, co daje podobną odporność na antybiotyki beta-laktamowe.
- Metabolizm:
- Mycoplasma: Brak zdolności do hydrolizy mocznika.
- Ureaplasma: Zdolność do hydrolizy mocznika do amoniaku, co jest charakterystyczną cechą tego rodzaju.
Objawy chorobowe
- Mycoplasma:
- Mycoplasma pneumoniae:
- Choroba: Mycoplasma pneumoniae jest główną przyczyną atypowego zapalenia płuc (tzw. „walking pneumonia”).
- Objawy: Kaszel, gorączka, ból gardła, zmęczenie, bóle głowy, osłabienie, ból w klatce piersiowej. Objawy są często łagodniejsze niż w przypadku typowego zapalenia płuc.
- Mycoplasma genitalium:
- Choroba: Może powodować zapalenie cewki moczowej, zapalenie szyjki macicy, zapalenie narządów miednicy mniejszej.
- Objawy: Ból podczas oddawania moczu, wyciek z cewki moczowej lub pochwy, ból w dolnej części brzucha u kobiet, krwawienia międzymiesiączkowe.
- Mycoplasma pneumoniae:
- Ureaplasma:
- Ureaplasma urealyticum i Ureaplasma parvum:
- Choroba: Mogą powodować zakażenia układu moczowo-płciowego, takie jak zapalenie cewki moczowej, zapalenie szyjki macicy, zapalenie narządów miednicy mniejszej.
- Objawy: Podobne do tych wywoływanych przez Mycoplasma genitalium, w tym ból podczas oddawania moczu, wyciek z cewki moczowej lub pochwy, ból w dolnej części brzucha u kobiet. Ureaplasma może być także związana z powikłaniami ciąży, takimi jak przedwczesne pęknięcie błon płodowych, niska masa urodzeniowa noworodków, a także zakażenia noworodków.
- Ureaplasma urealyticum i Ureaplasma parvum:
Diagnostyka
- Mycoplasma:
- Diagnostyka obejmuje testy serologiczne (np. wykrywanie przeciwciał przeciwko M. pneumoniae), PCR (reakcja łańcuchowa polimerazy) w celu wykrywania DNA bakterii oraz hodowlę na specjalnych podłożach, choć ta ostatnia jest trudna i czasochłonna.
- Ureaplasma:
- Diagnostyka również obejmuje PCR oraz hodowlę na podłożach zawierających mocznik, co pozwala na identyfikację Ureaplasma poprzez ich zdolność do hydrolizy mocznika.
Leczenie
- Mycoplasma:
- Zwykle stosuje się antybiotyki, takie jak makrolidy (np. azytromycyna), tetracykliny (np. doksycyklina) i fluorochinolony (np. lewofloksacyna).
- Ureaplasma:
- Leczenie obejmuje makrolidy, tetracykliny i fluorochinolony, podobnie jak w przypadku Mycoplasma, jednak ze względu na różnice w wrażliwości na antybiotyki, terapia może być dostosowana do wyników antybiogramu.
Podsumowanie
Mycoplasma i Ureaplasma są bakteriami o podobnych cechach strukturalnych, ale różnią się metabolizmem i specyfiką chorobotwórczości. Mycoplasma pneumoniae jest znana głównie z powodowania atypowego zapalenia płuc, podczas gdy Mycoplasma genitalium i Ureaplasma spp. są związane z zakażeniami układu moczowo-płciowego. Diagnostyka i leczenie obu rodzajów bakterii opierają się na podobnych metodach, ale specyficzne różnice w biologii bakterii mogą wpływać na wybór terapii i podejście do pacjenta.
